Cheloide: cos’è e come curarlo efficacemente
Ultima modifica 10 Febbraio 2026 Autore: Dott.ssa Angelica Volpe
Il fenomeno della formazione cheloidea è riportato fin dall’antichità: già gli Egizi descrivevano anomalie della cicatrizzazione cutanea e tentativi di correzione mediante tecniche rudimentali. La letteratura medica moderna inizia a trattare il problema in maniera sistematica a partire dal XIX secolo, con studi che hanno evidenziato la complessità della risposta fibrotica cutanea.
Secondo stime epidemiologiche, la prevalenza del cheloide nella popolazione generale varia tra il 0,09% e il 16%, con una maggiore incidenza nei soggetti di etnia afroamericana, asiatica e ispanica. Le aree corporee più frequentemente coinvolte includono le spalle, il torace, la regione mandibolare e i lobi auricolari.
Sebbene si tratti di una condizione benigna, l’impatto estetico, funzionale e psicologico del cheloide può essere considerevole, rendendo necessaria una gestione multidisciplinare e un’attenzione particolare agli approcci preventivi e terapeutici più efficaci.
“Il cheloide è una lesione cutanea benigna che supera i margini della ferita originaria e non tende a regredire spontaneamente.”
Cos’è il cheloide
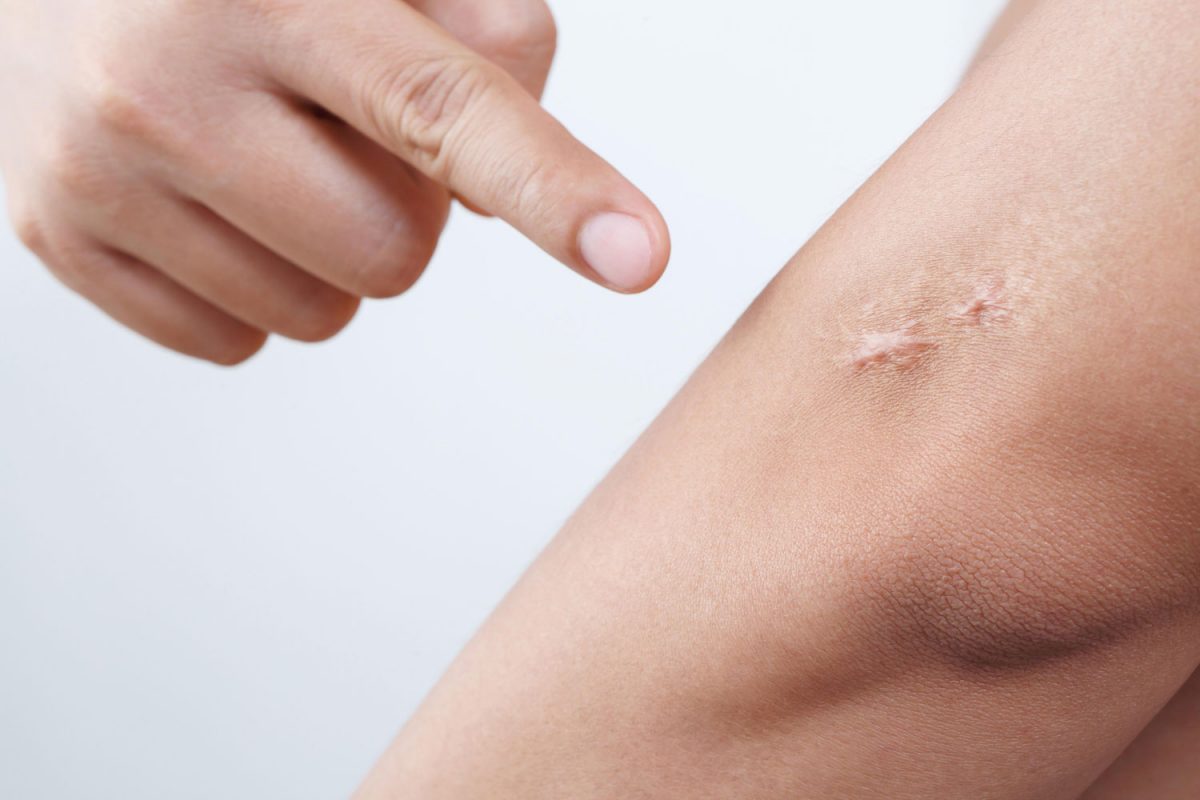
Il cheloide è una lesione cutanea benigna che si sviluppa come conseguenza di una riparazione tissutale anomala. Si tratta di una proliferazione eccessiva di tessuto cicatriziale che supera i margini della ferita originaria e non tende a regredire spontaneamente. Può comparire in seguito a interventi chirurgici, traumi, ustioni, vaccinazioni, acne o anche lievi abrasioni cutanee. La sua natura è fibroproliferativa, dovuta a un’eccessiva produzione di collagene, prevalentemente di tipo I e III, associata a una disorganizzazione della matrice extracellulare.
La differenza principale rispetto alla cicatrice ipertrofica consiste proprio nell’espansione oltre la lesione iniziale e nella tendenza alla persistenza nel tempo. Il cheloide può essere doloroso, pruriginoso e causare disagio estetico o funzionale, specialmente quando localizzato in aree visibili del corpo o sottoposte a sollecitazioni meccaniche.
Cause e fattori di rischio
La formazione di cheloidi è influenzata da molteplici fattori, sia genetici che ambientali. Tra le cause principali, si annoverano:
- Traumi cutanei: ferite chirurgiche, tagli, ustioni, piercing, vaccinazioni, abrasioni.
- Infiammazioni locali: acne, follicoliti, punture d’insetto.
- Fattori genetici: familiarità e predisposizione etnica (più frequente nelle popolazioni afroamericane, asiatiche e latino-americane).
- Età: il rischio è maggiore tra i 10 e i 30 anni, età in cui la pelle ha maggiore attività proliferativa.
- Siti anatomici: spalle, torace, orecchie, dorso, mandibola sono sedi particolarmente soggette a formazione cheloidea.
La correlazione tra sovrapproduzione di collagene e risposta infiammatoria cronica è al centro delle attuali ricerche. È stato dimostrato che alcuni individui presentano una regolazione alterata dei fattori di crescita (come TGF-β) coinvolti nella riparazione tissutale, determinando una proliferazione abnorme dei fibroblasti e una sintesi persistente di matrice extracellulare.
Caratteristiche cliniche del cheloide
I cheloidi si presentano come lesioni rilevate, compatte, di consistenza fibrosa e di colore variabile dal rosato al bruno. La loro insorgenza avviene generalmente settimane o mesi dopo l’evento traumatico e tende a evolvere lentamente, ma progressivamente.
Dal punto di vista clinico, le principali caratteristiche includono:
- Estensione oltre i margini della ferita originaria
- Assenza di regressione spontanea
- Sensazione di prurito, bruciore o dolore
- Superficie liscia, tesa, lucente
A livello istologico, i cheloidi sono caratterizzati da fibre collagene disposte in modo disorganizzato, con una densità nettamente superiore rispetto alla normale cicatrice. Questo aspetto è correlato a un’inadeguata modulazione della fase di rimodellamento del tessuto connettivo.
“Sebbene si tratti di una condizione benigna, l’impatto estetico, funzionale e psicologico del cheloide può essere considerevole.”
Diagnosi differenziale
È fondamentale distinguere i cheloidi da altre forme di alterata cicatrizzazione, in particolare dalle cicatrici ipertrofiche, con cui condividono alcune caratteristiche morfologiche. Tuttavia, mentre le cicatrici ipertrofiche restano confinate ai limiti della ferita e possono migliorare nel tempo, i cheloidi tendono a espandersi e persistono a lungo.
Altre condizioni da considerare nella diagnosi differenziale includono:
- Dermatofibromi
- Neurofibromi
- Tumori cutanei benigni
- Granulomi
La diagnosi è prevalentemente clinica, basata sull’anamnesi e sull’esame obiettivo. In alcuni casi, può essere utile una biopsia per escludere patologie neoplastiche.
Trattamenti disponibili
Il trattamento dei cheloidi rappresenta una sfida, in quanto nessuna terapia garantisce l’eliminazione definitiva né l’assenza di recidive. L’approccio deve essere multimodale e personalizzato, combinando diverse strategie terapeutiche a seconda della sede, della dimensione e della risposta del paziente.
Le principali opzioni includono:
- Terapia corticosteroidea intralesionale (es. triamcinolone): riduce l’infiammazione e inibisce la proliferazione fibroblastica
- Crioterapia: utile per lesioni piccole, provoca necrosi tissutale selettiva
- Chirurgia: indicata nei casi refrattari, ma spesso associata a recidive
- Laser frazionato o CO2: efficace nella riduzione del volume e nella rimodulazione del collagene
- Trattamenti topici a base di silicone o imiquimod
- Radioterapia a basse dosi: impiegata in casi selezionati post-chirurgici
L’efficacia dei trattamenti dipende dalla precocità dell’intervento e dall’aderenza del paziente alle terapie di mantenimento.
Ruolo delle tecniche di stimolazione del collagene
Le moderne tecniche di stimolazione del collagene rappresentano una frontiera promettente nel trattamento e nella prevenzione delle recidive cheloidee. Queste metodiche non mirano alla rimozione del cheloide, bensì alla modulazione fisiologica del processo riparativo e alla normalizzazione della sintesi di collagene.
Tra le principali tecniche utilizzate:
- Laser frazionato non ablativo: stimola il rimodellamento dermico e migliora l’elasticità cutanea
- Radiofrequenza frazionata: promuove una rigenerazione controllata del derma profondo
- Microneedling associato a PRP (plasma ricco di piastrine): induce il rilascio di fattori di crescita endogeni che modulano i fibroblasti
Questi trattamenti, se effettuati in fase precoce o come terapia di supporto post-escissione chirurgica, possono ridurre il rischio di recidiva, migliorare l’aspetto estetico della cicatrice e ripristinare una struttura cutanea fisiologica.
Risultati estetici e benessere psicologico
Il cheloide può causare un forte disagio estetico e psicologico, specie se localizzato in aree visibili del corpo come viso, collo o orecchie. Numerosi pazienti riportano un impatto negativo sull’immagine corporea, sull’autostima e sulle relazioni sociali.
Il miglioramento dell’aspetto cutaneo attraverso trattamenti efficaci può determinare un significativo beneficio psicologico, aumentando la qualità della vita e riducendo l’ansia correlata alla propria immagine. In questo contesto, la gestione integrata e multidisciplinare del paziente, che includa anche un supporto psicologico quando necessario, rappresenta una strategia vincente.
Fonti:
- Seifert, Oliver, and Ulrich Mrowietz. “Keloid scarring: bench and bedside.” Archives of dermatological research4 (2009): 259-272.
- Shih, Barbara, and Ardeshir Bayat. “Genetics of keloid scarring.” Archives of dermatological research302 (2010): 319-339.
- Mari, Walid, et al. “Novel insights on understanding of keloid scar: article review.” Journal of the American College of Clinical Wound Specialists1-3 (2015): 1-7.
- Paolo Castano, Alessandro Miani, Alessandra Busia. La pelle. Tecniche Nuove; 2007.
- Pietro Donati. Dermatopatologia clinica. Torino: Minerva medica; 2018.
- Carlo D’Aniello. Manuale di Medicina Estetica, Masterbooks, 2019.
FAQ – Domande frequenti sul cheloide
Il cheloide è pericoloso per la salute?
No, il cheloide è una lesione cutanea benigna. Tuttavia, può causare disagio estetico, dolore, prurito e, in alcuni casi, compromettere la funzionalità della zona interessata. L’impatto psicologico può essere significativo, soprattutto se localizzato in aree visibili.
Qual è la differenza tra cheloide e cicatrice ipertrofica?
La cicatrice ipertrofica resta confinata ai margini della ferita e tende a regredire nel tempo. Il cheloide, invece, si espande oltre la lesione originaria, è più persistente e ha una maggiore tendenza alla recidiva.
Chi è più a rischio di sviluppare cheloidi?
Le persone di etnia afroamericana, asiatica e latino-americana sono più predisposte, così come i soggetti di età compresa tra i 10 e i 30 anni. Anche una familiarità genetica può aumentare il rischio.
Esistono trattamenti efficaci per il cheloide?
Sì, ma la gestione è complessa. I trattamenti includono corticosteroidi intralesionali, laser frazionato, crioterapia, chirurgia, radiofrequenza e microneedling con PRP. Spesso è necessaria una strategia combinata e personalizzata.
Le tecniche di stimolazione del collagene possono aiutare?
Assolutamente sì. Tecniche come laser frazionato non ablativo, radiofrequenza e microneedling con PRP possono modulare la risposta fibrotica, migliorare l’aspetto della lesione e ridurre il rischio di recidiva, specialmente se integrate precocemente nel percorso terapeutico.
Il cheloide può tornare dopo il trattamento?
Purtroppo sì. I cheloidi hanno un’elevata tendenza alla recidiva, soprattutto dopo trattamenti chirurgici. Per questo motivo è fondamentale adottare terapie di mantenimento e monitoraggi regolari.
